輸血
☆血小板 室温 振とう 4日
血小板の形態が円盤状で質がイイと、光を一様に屈折するためにスワーリングする
(でも見ることはまずないですね)
圧倒的に血液内科オーダーのブツです
☆FFP 冷凍(-20℃以下、大体-40℃とか) 解凍は体温程度で 1年
DICの時に使うくらい
基本的にに肝臓科が使う
☆赤血球 冷蔵(4℃) 21日
どの科でも使いうる
注意点
・ICでは副作用をしっかりと説明する。特にアレルギーの発熱・蕁麻疹は頻度が高く(1~10%)係争になることも。
・研修医が5~10分程度ベットサイドで観察すること。
→とくにABO不適合輸血! 血管痛や頻脈、腹痛で気づければ助けられるが、発熱やチアノーゼを認めてからでは死亡率が高くなり、ショックに陥った例では救命できないことがしばしば。
・輸血後の感染症検査は現在不要になっている。頻度が少ないのでコスパ悪し。
ただしこれをICしないと引いてしまったらヤバいので注意。
なお現実問題として、O型RH-は用意できない。O型Rh+を使っているのが実情。
Rh不適合は目をつむるしかない。
topics
・末梢血幹細胞
G-CSFを健常人ドナーに投与する是非もあったが、おおよそ問題ないということで。
簡便であるが、慢性GVHDの頻度は骨髄幹細胞に比べ多い。
小児科では慢性GVHDを嫌い、骨髄にする施設が多い。
高齢者では、末梢血幹細胞のほうが感染リスクが低いことから8割方選択される。
・顆粒球輸血
好中球の寿命は8時間程度とされる。従ってこの輸血は近親者でもなければ困難。
もちろん保険適応外。
http://ganpro.med.kyoto-u.ac.jp/wp-content/uploads/2018/05/169%E5%8F%B7.pdf
・間葉系幹細胞
GVHDの治療に。
http://ganpro.med.kyoto-u.ac.jp/wp-content/uploads/2018/02/mm129_201501.pdf
心電図だけでフォローしてみた
息切れで来院(今回の話の流れは下線)
①心疾患
・心不全
・不整脈
・弁膜症
・貧血
②肺疾患
・肺炎
・COPD
・喘息
・肺塞栓
辺りを上げる。
☆まず歩行可能か、安静か、の判断
安静指示は大抵、心疾患であるから
・聴診所見 ・心電図
が重要
☆心電図
まず1番重要な所見は
・徐脈/頻脈
・ST上昇(J波で定義通り見ること)
☆房室ブロック
息切れ程度で来院するも意識を失うこともあり注意すべき
・PQ延長=OK(1度)
・PQ間隔延長=OK?(ウェンケバッハ2度?)
問題は、
・PQ間隔一定(モビッツ2型2度)
・PP、RR一定も、関連なし(3度)
=要は上室性でないものが問題
PQ間隔延長に見えても、よくよく見れば3度の可能性もあり注意!
PなのかUなのかもPP間隔は基本的に等間隔なので区別できる
RRとPQをしっかりと見るべき。
☆完全房室ブロック→VF・TdPについて
QT延長にtriggered activityの一つ、EADが重なり起きる
原因は薬剤性、徐脈(房室ブロック、SSS)、電解質異常
☆心停止
①心静止
②pulselessVT・VF
③PEA(無脈性電気活動)
言葉の定義は詰まらないが、脈と電気活動は必ずしも一致しない
心電図をフォローしていると、
完全房室ブロック→VT→TdP→VF→心静止
というように目まぐるしく変化するものがあり、、
息切れからCPAにまで至る劇的な例を挙げて見た
105F10
鉄欠乏性貧血と二次性貧血との鑑別に有用なのはどれか.
a 血清鉄
b 網赤血球数
c 血清フェリチン
d 血清トランスフェリン
e 平均赤血球容積〈MCV〉
二次性貧血をきたす基礎疾患として①感染症,②悪性腫瘍,③膠原病,④慢性腎不全,⑤ 肝疾患,⑥内分泌疾患などがあげられる. 感染症,悪性腫瘍,膠原病などに伴う慢性炎症に起因する貧血,慢性腎不全に伴う貧血が特に重要で頻度も高い. 慢性炎症に伴う貧血は,貧血の中では鉄欠乏性貧血に次いで頻度が高い.
いろいろ含む概念である
慢性炎症で鉄の利用を妨げるヘプシジンが作られる。これも急性期反応蛋白。
血清鉄を総鉄飽和度(TIBC)で除して算出されるTSATは血清鉄の影響を強く受けます。血清鉄は鉄欠乏状態でも低下しますが、 軽度の炎症でも肝臓から誘導されたhepcidinによって血中の鉄は他の組織に偏在化するため、 血清鉄は低下します。
よって低TSAT値は骨髄における鉄の欠乏状態を感度高く(90%)検出しますが、 その特異度は著しく低下(40%)します.
急性期反応蛋白と反急性期蛋白というものがある
CRPは急性期反応蛋白の典型だろう。
その他、ハプトグロビンやらセルロプラスミンがある。
つまり、HbやCuを運ぶような蛋白は炎症で増えるわけだ。
一方で反急性期蛋白という減るモノもある
それがトランスフェリン。Feを運ぶなら、お前も増えろやーー
91D25
5歳の男児.5日前から時々腹痛を訴えていた.食欲はなく元気もなかった.昨夜から38℃の発熱が続き,今朝,激しい腹痛を訴え頻回に嘔吐したので救急車で来院した.体温38.5℃.呼吸数50/分.脈拍120/分,整.腹部に筋性防御を認める.赤沈40mm/1時間,赤血球380万,Hb 10.8g/dL,白血球18,000(桿状核好中球25%,分葉核好中球55%,リンパ球20%).CRP 11.2mg/dL(正常0.3以下).
直ちに行うべき処置はどれか.
a 輸血
b 立位腹部X線単純撮影
c 高圧浣腸(禁忌)
d 上部消化管造影
e 気管内挿管による人工呼吸
#腸重積
まず腸重積なら、血便、嘔吐、間歇的腹痛である。
否定はできない。
疫学的に言えば、4か月~2歳くらいの乳幼児に多いので否定的ではある。
#Meckel憩室炎
穿孔をきたした場合、憩室が腹腔中央にあること、幼児で大網が短いので、汎発性腹膜炎になりやすい
これは疑わしい。そして小児に関係なく、虫垂炎との鑑別は困難。
#虫垂炎
これも汎発性腹膜炎になりやすい
虫垂炎は初期からWBCが上昇しやすく、20000が国試の基準値である(笑)
だが、小児では役に立たない。しかも最近の問題は臨床的wなので、20000というのもどうなることやら。
いずれにせよ、立位でFreeAirを探す。
腸重積疑って高圧浣腸を急いで死なせたら大変だ。
可哀そうだが、しっかり訴訟は防いでいくスタイル。
106H23
10ヵ月の乳児.腹部膨満と血便とを主訴に来院した.7日前から,不機嫌になって嘔吐しては急に機嫌が良くなるという状況が繰り返しみられたため,4日前に自宅近くの診療所を受診したところ,急性胃腸炎の診断で整腸薬を処方された.その後,次第に嘔吐が頻繁になってきたため,3日前に再び同診療所を受診し,点滴を受けて帰宅した.本日になって血便も伴うようになり,ぐったりしてきたため同診療所から紹介されて受診した.意識は傾眠状態で刺激への反応が弱い.体温35.9℃.心拍数128/分,整.血圧74/48mmHg.呼吸数24/分.顔面は蒼白である.腹部は膨満している.黄色の液体を頻繁に嘔吐している.
現時点の対応として適切なのはどれか.a 浣腸
b 便培養
c 急速輸液
d 注腸造影
e 抗菌薬の投与
血圧は一見問題ないように思える。(下限付近ではある)
乳児は脱水を来しやすく(特に嘔吐)、それを判断するのは体重であった。
だがこの問題では体重の情報は載っていない。
なぜなら傾眠傾向、ぐったり、というだけで重大だから。
問題は輸液である。
脱水なのだから利尿が得られない。したがってKフリー(ないし4以下)の輸液が必要だ。
1歳で3倍の10㎏になるわけだから、おおよそ10㎏くらいの赤ん坊として、一日に必要な最低輸液量は、100ml/kgで1Lである。
98F33 肝性糖尿病
肝性脳症を伴った肝硬変
肝硬変では糖の合成が働かず、空腹時低血糖を来しやすい・・・ハズだが不正解だ。
空腹時血糖は耐糖能障害が生じた場合には低下しにくい
耐糖能障害の程度がひどくなると上昇するようになる
肝硬変による耐糖能低下
肝硬変による耐糖能低下の特徴としては,肝実質細胞減少によりグリコーゲンの合成や糖新生の障害,門脈大循環短絡路の形成などによる肝臓のインスリンクリアランスが低下し,ブドウ糖が肝臓で代謝を受けずに直接末梢へ流れ込むことなどが原因となり食後高血糖をもたらす.一方糖新生の障害やグリコーゲンの枯渇により,空腹時血糖値は,ほぼ正常値を示す傾向にある.
https://www.jstage.jst.go.jp/article/tonyobyo/51/3/51_3_203/_pdf
より引用
この議論の困惑するところは、「肝硬変の患者では割と糖尿病が合併している」ということを前提としている部分だ。
つまり肝硬変の患者は、
大体の人が合併している糖尿病により、空腹時血糖が高いはずであるのに、
糖新生がないので空腹時に血糖を高める能力がないから、
空腹時血糖がそれほど高くない
ということになるわけである。
門脈大循環短絡路の形成などによる肝臓のインスリンクリアランスが低下し,ブドウ糖が肝臓で代謝を受けずに直接末梢へ流れ込むことなどが原因となり食後高血糖をもたらす.
ので、インスリンがどんどん分泌される必要がある。
糖尿病になるわけだ。
しかし、それならばインスリン分泌低下性のDMかというとそうでもない。
肝性糖尿病の病態は,インスリン抵抗性が主体である
肝臓に働く作用が特に弱まり、それがいけないのだろうか?
糖尿病型 空腹時血糖値 126 mg/dL
境界型 空腹時血糖値 110~125
正常型 空腹時血糖値 70~109 mg/dL
これが基準値である。
しかし上のメカニズムがあるから、これで考えるのは不適切だ。
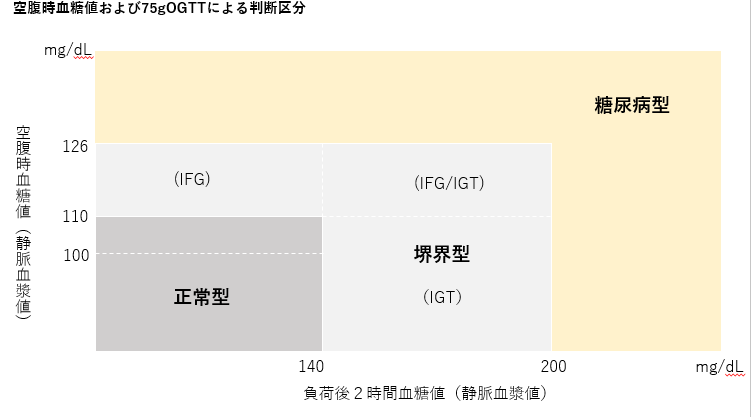
むしろ横軸で考える必要がある。
特に HbA1C は脾腫による溶血で偽低値を示すことから血糖コントロールの指標と
しては当てにならないため,GA(グリコアルブミン)を指標とするとよい.しかし,非代償性肝硬変ではアルブミンの合成能が著しく低下し GA に影響が出ることもあり注意が必要である.
また肝硬変の病態から空腹時血糖のみの測定だけでは糖尿病を見逃がす恐れがあり,食後血糖の測定や糖負荷試験を定期的に行うべきである.
と書いてある通りである。
最後に
基本的に肝性糖尿病の治療はインスリン療法が原則である.
話は戻って、この問題は、よく問題文を読んでも糖尿病とは書いていない。
次の文を読み,33,34の問いに答えよ.
62歳の女性.意識障害のため家族とともに来院した.
現病歴:このところ忙しく便秘気味であった.昨夕から食事中に箸を落としたり,しばらくボーッとするなど,少し様子がおかしいことに家族が気付いた.
既往歴:30歳時分娩の際に大量出血をきたし輸血を受けた.病院に行くのが嫌いなため,その後血液検査を受けたことがない.
現症:意識はやや低下している.身長157cm,体重56kg.体温35.8℃.脈拍80/分,整.血圧146/82mmHg.眼球結膜に軽度の黄染を認める.胸部にくも状血管腫を認める.腹部は平坦,軟で,心窩部に肝を8cm触知する.脾は触知しないが,脾濁音界は拡大している.下肢に浮腫は認めない.
DMがすでにあって、DMにしては空腹時血糖が増えない。
そしてインスリンで治療を始めると今度は、空腹時低血糖に悩まされる。
という問題なのだが、問い方は疑問しかない!
関連出題
103F30
ARの心音は複雑
①第2肋間胸骨右縁に3/6度の収縮期雑音
②心尖部に放散する3/6度の拡張期雑音
を挙げているが、むしろこれはARらしくないと思わないだろうか?
3LSBで拡張期雑音を聴くべきではないのか?
もっといえば、雑音が高調かというのまで書いて欲しい
①第2肋間胸骨右縁に3/6度の収縮期雑音
ASを疑うが、
これは血液のLVへの逆流による相対的ASであるということ
②心尖部に放散する3/6度の拡張期雑音
MSを疑うが、
これはLVへの逆流により、LVが拡大し、僧帽弁を押し上げ、相対的MSであるということ
Austin Flint雑音とも言う
で、この相対的MSを聴くのは、ARと同じで前屈位なのか?
MSは普通左側臥位だが、、
よくわからないスッキリしない問題だなあ、、
と思っていたらそう言うことではないらしい
お偉い方の意図は、
「結局ARで大事なのは大動脈弁の拡張期雑音でしょ?
それを聴くのはどこ?」というものだったらしい
日本語下手か!
問題文に②心尖部に放散する3/6度の拡張期雑音と書いていたら、普通それを指していると思うだろう
クソ問題である
おまけ
Sternal とは胸骨の意味
LSBのs
3LSBはErb領域ともいい、大動脈弁と肺動脈弁が重なる領域である